[ad_1]
The development of human macrophages. Credit: The research team
In some cases, immune cells in the lungs can help make a viral attack worse. In a new study, researchers at Karolinska Institutet in Sweden describe how different types of immune cells called macrophages develop in the lungs and which can cause serious lung disease. The study, which was published in Immunity, could contribute to future treatments for COVID-19[feminine, entre autres maladies.
La structure des poumons les expose aux virus et aux bactéries de l’air et du sang. Les macrophages sont des cellules immunitaires qui, entre autres, protègent les poumons de telles attaques. Mais dans certaines conditions, les macrophages pulmonaires peuvent également contribuer à des maladies pulmonaires graves, telles que la bronchopneumopathie chronique obstructive (MPOC) et le COVID-19.
À ce jour, la recherche sur le développement de macrophages pulmonaires humains a été limitée.
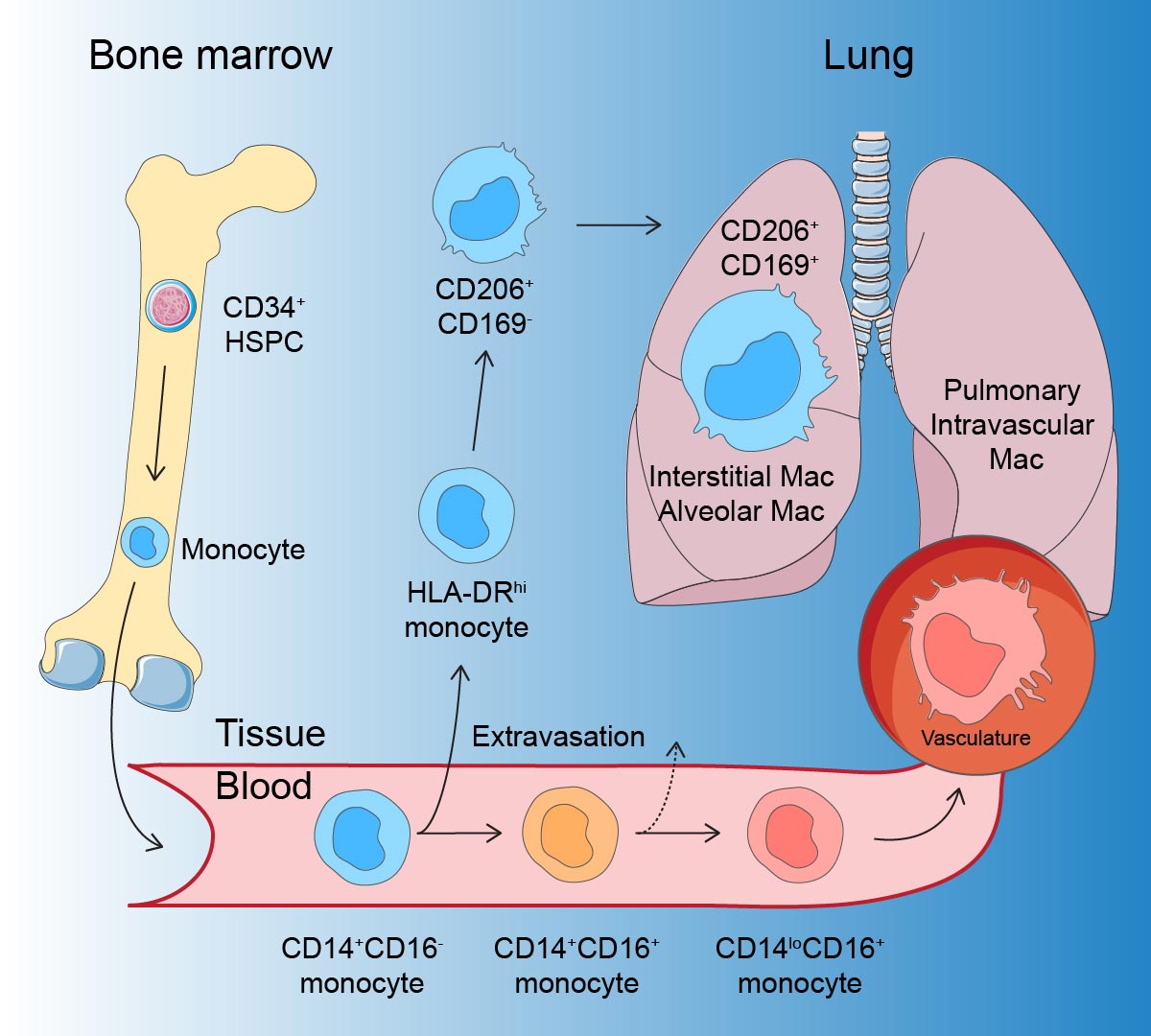
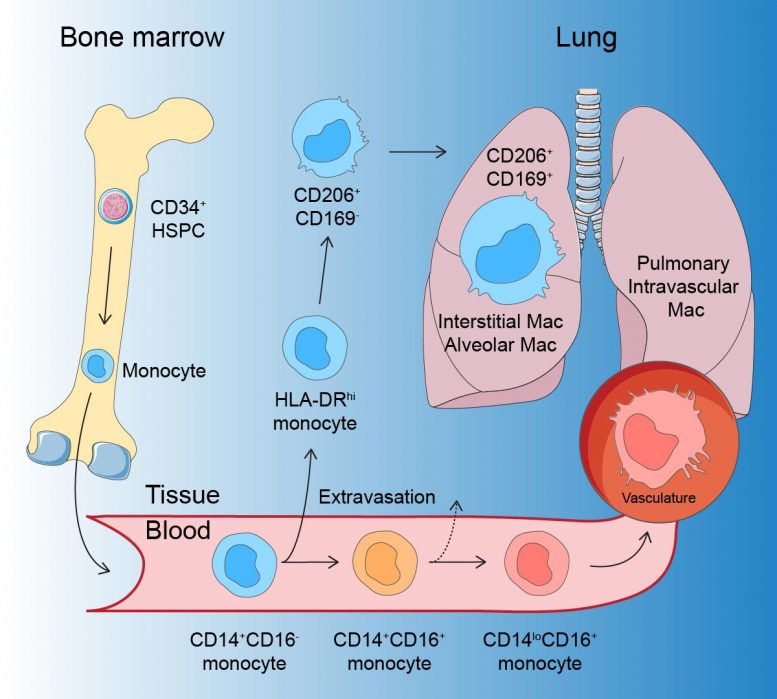
Les macrophages peuvent avoir des origines différentes et se développer, entre autres, à partir de globules blancs, monocytes, qui sont divisés en différents types principaux déterminés génétiquement. Chez l’homme, deux d’entre eux sont des monocytes CD14 + «classiques» et des monocytes CD16 + «non classiques».
Dans une nouvelle étude au Karolinska Institutet, des chercheurs ont utilisé un modèle pour étudier le développement de macrophages pulmonaires directement dans un poumon vivant. Cela a été combiné avec une méthode pour étudier l’activité des gènes dans des cellules individuelles, ARN séquençage, et a ainsi découvert comment les monocytes sanguins deviennent des macrophages pulmonaires humains.

Professeur associé Tim Willinger et doctorante Elza Evren, Département de médecine Huddinge à l’Institut Karolinska. Crédits: Tiphaine Parrot
«Dans notre étude, nous montrons que les monocytes classiques migrent dans les voies respiratoires et les tissus pulmonaires et sont convertis en macrophages qui protègent la santé et la fonction des poumons. Nous avons également identifié un type particulier de monocyte, HLA-DRhi, qui est une cellule immunitaire intermédiaire entre un monocyte sanguin et un macrophage des voies respiratoires. Ces monocytes HLA-DRhi peuvent quitter la circulation sanguine et migrer dans les tissus pulmonaires », explique Tim Willinger, professeur agrégé au département de médecine de Huddinge, Karolinska Institutet, qui a dirigé l’étude.
Cependant, les monocytes non classiques se développent en macrophages dans les nombreux vaisseaux sanguins des poumons et ne migrent pas dans les tissus pulmonaires.
«Certains macrophages dans les poumons ont probablement un lien avec un certain nombre de maladies pulmonaires graves. Dans les infections respiratoires, par exemple, les monocytes des poumons se transforment en macrophages, qui combattent les virus et les bactéries. Mais un certain type de macrophage peut également contribuer à une inflammation et à des infections sévères », explique Elza Evren, premier auteur de l’étude, doctorant dans l’équipe de recherche de Tim Willinger.
Dans une infection par le nouveau coronavirus, le SRAS-COV-2, qui cause le COVID-19, les chercheurs pensent que les macrophages protecteurs et anti-inflammatoires sont remplacés par des macrophages pulmonaires pro-inflammatoires des monocytes sanguins.
«Il a été démontré dans d’autres études que l’existence de ces macrophages dérivés de monocytes sanguins est en corrélation avec la gravité de la maladie d’une personne dans le COVID-19 et l’étendue des dommages aux poumons. Les patients atteints de COVID-19 sévère ont également moins de monocytes HLA-DRhi dans leur sang, probablement parce qu’ils s’éloignent du sang vers les poumons. Compte tenu de leur rôle important dans les réponses inflammatoires rapides, nos résultats indiquent que les futurs traitements devraient se concentrer sur les macrophages inflammatoires et les monocytes pour réduire les lésions pulmonaires et la mortalité due au COVID-19 sévère », déclare Tim Willinger.
Référence: «Des voies de développement distinctes à partir des monocytes sanguins génèrent une diversité de macrophages pulmonaires humains» par Elza Evren, Emma Ringqvist, Kumar Parijat Tripathi, Natalie Sleiers, Ines Co Rives, Arlisa Alisjahbana, Yu Gao, Dhifaf Sarhan, Tor Halle, Chiara Sorini, Rico Lepzien , Nicole Marquardt, Jakob Michaelsson, Anna Smed-Sorensen, Johan Botling, Mikael CI Karlsson, Eduardo J.Villablanca et Tim Willinger, 30 décembre 2020, Immunité.
DOI: 10.1016/j.immuni.2020.12.003
La recherche est financée par le Conseil suédois de la recherche, le Karolinska Institutet, le Centre for Innovative Medicine (CIMED) / Region Stockholm, la Swedish Heart-Lung Foundation et la Swedish Cancer Foundation. Aucun conflit d’intérêts n’a été signalé.
[ad_2]
Source link